これまでのメンタルヘルス対策の問題点と今後の進むべき方向
~医学的視点と人事労務管理的視点の融合~
吉野 聡/筑波大学大学院人間総合科学研究科 助教
1 メンタルヘルス対策「新時代」の到来
私は最近、精神科産業医として「先生、うちの会社でもストレスチェックをしたり、 研修会を開催したりして、メンタルヘルス対策に取り組んでいるのですが、 いまいち効果がないような気がするのです」といった相談をよく受けます。 確かに多くの企業で、メンタルヘルスに関する専門スタッフを雇用したり、 外部のEAP(Employee Assistance Program/従業員援助プログラム)と契約したりしながら、 メンタルヘルス対策を推進しています。しかしながら、その効果を実感できていない企業が多いようです。
職場に対し事業者自らが積極的にメンタルヘルスケアを実施することを求めた 『事業場における労働者の心の健康づくりのための指針』 (平成12年8月9日・厚生労働省)が発表されてからちょうど10年が経過しました。 この指針に則ったメンタルヘルス対策は、“真面目で几帳面で仕事熱心な”うつ病を職場で予防し、 早期発見し、適切に医療につなげるとともに、 療養のために休業を余儀なくされた労働者の職場復帰支援を促すことに主眼が置かれました。 確かに、この対策により精神科や心療内科に対する抵抗感は低減され、 早期の受診が促されるようになりました。 さらには「うつ病の患者さんには『がんばれ』と言ってはいけない」 といったうつ病に関する一般的な知識も職場で広く知られるようになり、 職場におけるメンタルヘルスへの関心は非常に高まったと言えます。

しかし、その反面で「軽症のうつは自然に治るものも多い。 しかし日本ではうつを早く発見し、薬を飲めば治るという流れが続いており、 本来必要がない人までが、薬物治療を受けている面があるのではないか」 「以前なら上司や同僚が励まして復職させたタイプにも、何も言えなくなった。 性格的な問題で適応できない場合でも、うつ病と診断されてしまう」などと、 その弊害を指摘する専門家の声も聞かれます。
年間の自殺者が12年連続で3万人を超え、うつ病の患者数が100万人を突破し、 職場におけるメンタルヘルス対策が必ずしも効果をあげているとは言い難い今だからこそ、 これまで行われてきたメンタルヘルス対策の問題点をきちんと総括し、 より効果的・実効的なメンタルヘルス対策を考える新時代に突入したと言えるでしょう。
2 浮き彫りになったメンタルヘルス対策の問題点
それでは、実際にメンタルヘルス対策が講じられてきた職場において、 どのようなことが問題となっているのでしょうか?
(1) 困難事例の顕在化
まず、職場におけるメンタルヘルス対策の対象となる心の健康問題は多岐にわたっており、 典型的なうつ病を想定した画一的なメンタルヘルス対策では困難事例にうまく対処することができない、 という点が挙げられます。
(2) 主治医診断書の取扱い
次に挙げられるのが、主治医から発行される診断書を企業としてどのように扱っていくかという点です。
これまで多くの職場で、主治医の診断書は絶対的なもののように扱われている傾向がありました。 しかし、実際には主治医が就業可能と判断するレベルと、 企業が復帰する労働者に求めるレベルには大きな乖離が生じていることが多く、 どのようにして主治医の診断書と職場における判断の折り合いをつけるのかという点が課題となっています。
(3) 就業規則等の未整備
そして、リハビリ勤務や繰り返す休復職についての就業規則等の未整備に伴う諸問題の発生です。
医療に関する専門機関ではなく、営利団体としての企業がメンタルヘルス支援を行うためには、一定の枠組みとその裏付けとなる規則の整備が不可欠になってきます。職場で対応する事例が増加してくれば、今まで職場や管理職の善意で行われてきた支援が、トラブルの原因になる事態も生じてきています。
そこで、本稿においては、これらの問題がなぜ発生しているのかという点につき、 現場の精神科産業医として概説するとともに、 今後のメンタルヘルス対策の向かうべき方向について若干の考察を加えてみたいと思います。
3 職場で顕在化するメンタルヘルス問題の特徴
企業で発生するメンタルヘルス問題の中で、職場でどのように接したらよいのかわからずに困り果て、精神科産業医の私のところに担当者が相談に来る事例の特徴は、主に次の3パターンに集約できます。
- 真面目で几帳面な「うつ病」のため、 就労できるほど病状が回復していないにもかかわらず、 「周囲に迷惑をかけてしまっているので…」という理由などで職場復帰を焦り、 主治医に診断書を書いてもらい職場復帰するも、短期間で再び職場に来られなくなってしまう事例 (メランコリー親和型うつ病・従来型うつ病)
- 確かに「うつ病」の診断基準を満たすものの、元来真面目でも几帳面でも仕事熱心でもなく、 自分が病気になったのは「会社のせい」「上司のせい」などと他責的な感情が強く、 本人の人格的未成熟さが「うつ病」発症の背景にあると考えられる事例(ディスチミア親和型うつ病・現代型うつ病)
- 実際は素因(ある種類の病気に罹りやすいという先天的・遺伝的体質) や性格傾向など個人要因が大きく関与している「うつ病」以外の心の健康問題を抱えているが、 主治医から発行される診断書に「うつ状態」「自律神経失調状態」などの病名が記載されているため、 一般的な「うつ病」として配慮を受けている事例(内因性精神疾患、パーソナリティ障害など)
そこで、これらの職場で事例化する心の健康問題をどのように捉え、どのような対策を講じることが必要なのかについて、以下に解説していきたいと思います。
4 病因からみる心の健康問題の考え方
産業医学的な観点からは、 疾病の原因を図のような個体要因と職場環境要因の相互作用によって説明することができます。
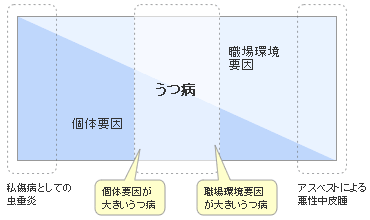
このモデルについて、身体疾患を例にとると、数年前に話題となった工事現場などにおけるアスベスト被害などは、ある一定量以上のアスベストを吸入すると多くの人が悪性中皮腫(肺がんの一種)を患うわけですから、その発症には職場環境要因が大きく影響しており、個体要因はわずかであると言えます(図では右端に分類される疾病と言えます)。それに対して、虫垂炎(いわゆる盲腸)は、「職場の環境が原因で虫垂炎になった」などと主張する人がいないように、その原因は個人の体質であったり食生活であったりするわけで、個体要因が大きな影響を及ぼしていると言えます(図では左端に分類される疾病と言えます)。
このような疾病の要因論の中でメンタルヘルス対策の中心に据えられてきたうつ病という病気は、両者の中間に位置付けられるといえます。つまり、過重労働やノルマ・締切りなどのプレッシャー、人間関係の軋轢など職場に存在する様々なストレス(職場環境要因)と、性格やストレス耐性などの個々の労働者に内在する病気に対する親和性(個体要因)の両者が、うつ病の発症に関与していると考えられています。
しかしながら、同じうつ病の中でも職場環境要因が大きいうつ病(図ではうつ病の中でも右端に位置する病態)と個体要因が大きいうつ病(図ではうつ病の中で左端に位置する病態)があると言えます。そして、当初から職場のメンタルヘルス対策を考えるうえで想定されていた病態は、メランコリー親和型性格と呼ばれるような、真面目で几帳面で他者配慮的な方が、職場のために無理をして残業を重ね、次第に心身ともに疲弊してしまうというモデルでした。性格という個体要因もある程度の影響があるものの、過重労働や職責によるプレッシャーという職場環境要因をうまく調整すれば、うつ病の発生を防ぎ、職場で高い能力が発揮できる病態をメンタルヘルス対策のターゲットと考えていたのです。
ですから、3でお話した[1]のような典型的なうつ病に関しては、十分な病状回復後に職場においてきちんと環境調整を行い、さらに本人の真面目な性格が過重労働を招かないように管理職が適切に労務管理を行う等の一般的なメンタルヘルス対策が奏功すると言えるのです。

それに対して、職場環境要因はさほど影響していないにもかかわらず、主に個体要因によって発症してしまった心の健康問題に対しては、一般的なメンタルヘルス対策では対応が困難ということになります。
例えば、[2]のように職場環境要因には大きな問題がないにもかかわらず、本人の性格的な要因で職場不適応を起こしている事例においては、ただ単に職場の環境調整を行うだけではうまくいかず、本人に社会性を身に付けさせ、人格的な成長を促すような人材育成・成長支援といった視点が必要になるのです。ですから、単に保護的に対応するだけでなく、時には従来のメンタルヘルス対策においては禁忌とされていた叱咤激励すら必要になる場合があるのです。
また、[3]のように素因が発症に大きく関与している内因性精神障害や性格的要因がその病態の中核をなすパーソナリティ障害の場合にも、 一般的なメンタルヘルス対策がうまくいかないことが少なくありません。 内因性精神障害の場合、 病気の性質によっては、本人が職場に足が向かないと言っているからという理由で職場から長期に離れてしまうことで、 かえって社会性が失われてしまい、職場復帰が難しくなることもありますので、 必ずしも本人の希望を聞きながら保護的に無理をさせない対応が適切とはいえないのです。 また、パーソナリティ障害の場合も、周囲に対し操作的な対応などをすることが少なくなく、 本人の希望通りの配慮をすることが必ずしも有効とはいえないのです。
つまり、
[1] に必要な対応は、主治医の診断書のみを判断材料とするのではなく、きちんと就労可能な状況にまで病状が回復しているかを見極めるための企業としての職場復帰可否の判断
[2] に必要なのは、単に「うつ病」として保護的に対応するだけでなく、本人の人格的成長を促しながらも企業の規範や秩序といった枠組みを重視し、周囲のモチベーションを落とさないような対応
[3] に必要なのは、それぞれの心の健康問題の特性に応じたアプローチ
なのです。
5 事例を診立てる重要性
上記のように、一口に「心の健康問題」といっても、その中には多くの問題が含まれており、 一般的なメンタルヘルス対策が奏功しないことも少なくありません。にもかかわらず、 「うつに頑張れと言ってはいけない」といった一般的な対応だけが有名になり過ぎてしまい、 そうではない対応が必要なこともある現実が十分に理解されていない点が、 現在のメンタルヘルス対策の大きな問題点なのです。 つまり、メンタルヘルス対策においては、職場で事例をしっかり診立て、 それぞれの事例に応じた正しい、効果的な対応を講じることが求められているのです。
しかし、職場でどのような性質の心の健康問題なのかを見極めることは決して容易なことではありません。職場においては主治医の診断書がその唯一の手掛かりとなっている場合がほとんどですが、主治医の診断書には「抑うつ状態」、「自律神経失調症」などと曖昧な病名が記載されていることが多く、心の健康問題を抱えた労働者に対し、本当にどのような支援が必要なのかは、わずか数行の記載しかない診断書からは窺い知ることはできません。
平成21年に改訂された『心の健康問題により休業した労働者の職場復帰支援の手引き』(厚生労働省)にも、「現状では、主治医による診断書の内容は、病状の回復程度によって職場復帰の可能性を判断していることが多く、それは直ちにその職場で求められる業務遂行能力まで回復しているか否かの判断とは限らないことにも留意すべきである。また、労働者や家族の希望が含まれている場合もある。」と記載されている通り、主治医の診断書のみを手掛かりにメンタルヘルス対策を推進していくことは不可能だと言わざるを得ないでしょう。
そこで、事例を正しく診立てるためには、職場における医療の専門家である産業医や保健師、看護師、カウンセラーといった産業保健スタッフの役割が重要となります。特に、その中心をなす産業医の職務は、患者の治療をすることではなく、職場における安全配慮の観点から労働者の疾病を防ぎ、健康に快適に職務遂行することができるようにマネジメントすることです。

そのためには、主治医に会社の制度や職場の状況を正確に伝え、 主治医と病状について情報交換をし、事例を正しく診立てることも重要です。 その過程で主治医の診断書に疑問を抱いた際には、 躊躇することなく主治医自身に診療情報の提供を依頼するなどして適切な情報収集をする必要が生じてきます。 「この人の仕事は営業職なので、復職となると対人関係のストレスなどが顕著になるが、 今の状況で本当に復職可能ですか?」など、 職場で沸き起こる疑問のなかで産業医だけでは判別の付きにくい事項に関しては、その旨の質問を主治医に行い、 その回答を文書にて求めることが重要です。なぜなら、主治医の発行する診断書の書式は自由なため、 通常診断書には主治医の書きたい内容、患者が会社に伝えたい内容しか含まれていません。 しかし、会社が本当に知りたい情報は主治医が診断書に書きにくかった情報である場合が少なくありませんので、 会社が疑問に感じていることや主治医に教えてもらいたいことについては、 きちんと情報提供を依頼することが重要と言えます。
このように、主治医へ情報提供を依頼しながら、適切に事例を診立てていくことに関しては、 産業医がメンタルヘルスに理解のある場合であれば容易に進むでしょうが、 「自分は内科医なので精神科のことはよくわからない。主治医の診断書に従ってほしい」 とメンタルヘルス対策に関わることに懸念を抱いている場合や、 産業医を選任する必要のない常時50人未満の職場においては、 人事労務担当者が主治医との懸け橋になる必要があるでしょう。
6 医者任せではうまくいかないメンタルヘルス対策
時に「病気のことは素人にはよくわからないから、 メンタルヘルスのことは専門家に任せるしかない」などという言葉を耳にすることがありますが、 メンタルヘルス対策を医者任せにしては決してうまくいきません。 というのも、医者は疾病を治療する専門家であっても、 会社の制度(特に人事労務制度)には非常に疎い場合が多いのです。 しかし、職場におけるメンタルヘルス対策とは、 職場で心の健康問題の発生を防ぎ、問題を抱えた労働者を支援することなのですから、 職場としてどのような対策をとるのか、支援が可能なのかについて、 人事労務管理の視点から一定のルールづくりが必要不可欠なのです。
実際に最近では、職場のメンタルヘルス対策に関する諸規定の未整備が様々なトラブルを招いているという現状が存在します。多くの企業で当たり前のように行われているリハビリ勤務(労働者の職場復帰を円滑に進めるために、再発予防の観点から短時間・職責の軽い業務から徐々に勤務時間を延ばし、職務内容を本来のものに近づけていく段階的な勤務のこと)を例にとってみましょう。従来は、「だいぶ調子も良くなってきたようだから、そろそろちょっと職場に顔を出したらどうかい?」などという職場上司の厚意によって、十分な取決めもないまま行われてきましたが、このようなリハビリ勤務中に起きた怪我に関して労災扱いになるのか、リハビリ勤務中の賃金や交通費の扱いはどうなるのか、また、行った作業について責任を問われることがあるのかなど、様々な問題が生じるようになってきました。
つまり、心の健康問題による休業者が増加し、それを会社が支援するためには、これまでの職場の厚意に頼るだけでは難しく、会社としてどのような手続きで、どのような期間、どのような内容の支援を行うことができるかについて、規定を整備しておく必要があるのです。

具体的には、職場復帰可否の判断方法、リハビリ勤務に関する諸規定、休職に関するリセット期間の設定などの休復職にまつわる諸規定等の整備が必要になってきています。そして、このような規定に関しては、一様にどのような規定が優れているとは言えない部分もあるため、その企業の風土やこれまでの慣習、労働組合や過半数代表者の意見等を総合的に勘案し、労働関係法規に抵触しないかという点を含め、弁護士や社会保険労務士とともに整備していくことが重要と言えます。このような諸規定が適切に整備されていなければ、いくら産業保健スタッフが熱心に職場のメンタルヘルス対策に取り組もうと思っても、効果的には機能しません。そのような意味で、メンタルヘルスの問題は医学の知識だけでは解決困難で、人事労務管理的な視点を忘れずに盛り込み、両者が協力して推進していくことが重要なのです。
7 今後のメンタルヘルス対策の進む方向
ここまでメンタルヘルスに関し、最近浮き彫りになってきた問題点を中心に解説を加えてきましたが、今後のメンタルヘルス対策に関して重要なことは、単に心の健康問題をひとまとめにして捉え、形式的なメンタルヘルス対策を画一的に実施するのではなく、個別の事例に対ししっかりとした診立てを行い、それぞれの診立てに応じた適切な対応を講じていくことなのです。そのような適切な診立てを行うためには、産業医学・精神医学に精通した産業医などの産業保健スタッフの協力を得ることが最も近道と言えますが、たとえそのようなスタッフの協力を得ることが難しかったとしても、一般的な産業医を介して精神科医との連携をとったり、人事労務部門が積極的に主治医に職場の状況を伝えたりするだけで、これまで主治医の診断書を中心に進められてきたメンタルヘルス対策が大きく変わることでしょう。

また、本来であれば病気療養中の期間を労働者が安心して過ごせるようにと制度設計されたはずの労働者に手厚い就業規則が、本来の目的とは違った使われ方をしてしまっている事態も少なからず散見されます。このような事態に対しては、職場としても支援制度を明文化し、医療機関ではない企業がどこまで協力できるのかという点についてのルール作りを行っていく必要があるのです。
これからのメンタルヘルス対策は、単に医学的な視点だけでなく、人事労務管理と有機的な結合を図りながら、心の健康問題を抱えた労働者のことだけでなく、職場全体の健康を維持していくにはどのようにしたらよいのかという、マクロな視点で対応していくことが求められているのです。

日本法令発行の『ビジネスガイド』は、1965年5月創刊の人事・労務を中心とした実務雑誌です。労働・社会保険、労働法などの法改正情報をいち早く提供、また人事・ 賃金制度、最新労働裁判例や公的年金・企業年金、税務などの潮流や実務上の問題点についても最新かつ正確な情報をもとに解説しています。ここでは、同誌のご協力により、2010年9月号の記事「これまでのメンタルヘルス対策の問題点と今後の進むべき方向~医学的視点と人事労務管理的視点の融合~」を掲載します。『ビジネスガイド』の詳細は 日本法令ホームページ へ。
よしの・さとし● 1978年神奈川県生まれ。2007年筑波大学大学院博士課程修了。医学博士、法務博士、精神保健指定医。産業精神医学と労務管理に関する法律が専門。筑波大学附属学校教育局の統括産業医を務める傍ら、企業・団体において予防的メンタルヘルス活動に従事する。日本精神神経学会精神科専門医、日本スポーツ精神医学会監事。著書に「精神科産業医が明かす職場のメンタルヘルスの正しい知識」(2009年・日本法令)、「それってホントに『うつ』?」(2009年・講談社)などがある。

人事の専門メディアやシンクタンクが発表した調査・研究の中から、いま人事として知っておきたい情報をピックアップしました。
会員登録をすると、
最新の記事をまとめたメルマガを毎週お届けします!
- 参考になった0
- 共感できる0
- 実践したい0
- 考えさせられる0
- 理解しやすい0
無料会員登録
記事のオススメには『日本の人事部』への会員登録が必要です。


 サービス
サービス セミナー
セミナー 資料
資料 Q&A
Q&A 記事
記事 ニュース
ニュース 調査
調査 人事辞典
人事辞典 イベント
イベント











