誰もがイキイキと働ける職場へ
臨床心理士・関屋裕希の ポジティブに取り組む「職場のメンタルヘルス」
【第9回】ストレスチェック制度の「医師による面接指導」をバージョンアップ!
東京大学大学院医学系研究科 精神保健学分野 客員研究員
関屋 裕希

さまざまなストレスの影響で、多くの人がメンタルヘルス不調や仕事のパフォーマンス低下などの問題を抱えながら仕事をしています。企業における「人」「組織」の活性化を担う人事部門には、社員がイキイキと前向きに働くことのできる職場づくりが求められていますが、具体的に何をすればいいのでしょうか。企業のメンタルヘルス対策を専門とする臨床心理士・関屋裕希氏が、明日からすぐに実践できる「職場のメンタルヘルス」対策を解説します。
今回は、連載の第2回に続いて、ストレスチェック制度を取り上げたいと思います。
ストレスチェック制度で従業員に介入できるタイミングは、三つ(図で黄色に示した箇所)あります。
一つ目は結果を返却するタイミング、二つ目は高ストレスの基準に該当した労働者に医師による面接指導を勧奨するタイミング、三つ目は集団分析の結果をもとに職場環境改善に取り組むタイミングです。
図1.ストレスチェックの流れ
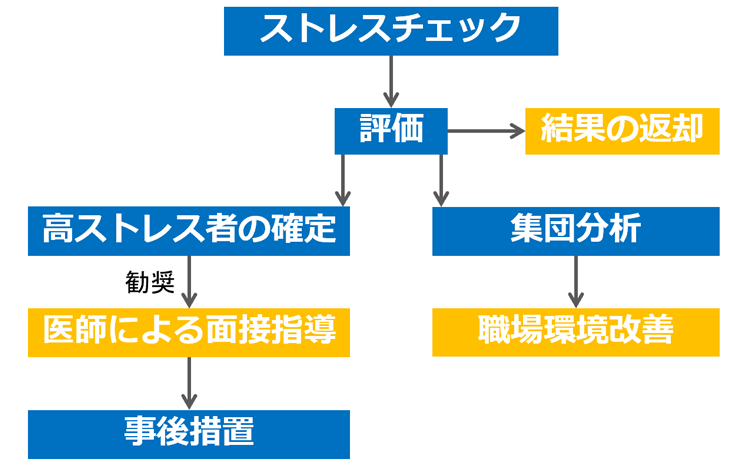
今回は、二つ目の医師による面接指導に着目したいと思います。第2回で制度を無限にカスタマイズできる可能性について提案し、第4回ではポジティブな職場環境改善の進め方を紹介しているので、興味のある方は、それぞれの回もぜひ読んでみてください。
まずは、医師による面接指導の基本概要をみておきましょう。
【医師による面接指導の基本概要】
- ストレスチェックの結果をもとに、医師などの実施者がストレスの程度を評価して、高ストレスで医師の面接指導が必要な者を選定する。
-
高ストレスで医師の面接指導が必要な者の選定基準としては、厚生労働省のマニュアルで下記の基準が示されている。
- (1)「心身のストレス反応」に関する項目の評価点の合計が高い者
- (2)「心身のストレス反応」に関する項目の評価点の合計が一定以上であり、かつ「仕事のストレス要因」および「周囲のサポート」に関する項目の評価点の合計が著しく高い者
- 高ストレスで医師の面接指導が必要な者に対して、医師による面接指導を受けることを勧奨し、申出があった場合は、医師に依頼して面接指導を実施する。
- 面接指導を実施した医師から、就業上の措置の必要性の有無とその内容について意見を聴き、それを踏まえて必要な措置を実施する。
高ストレス者に早い段階で対応することで、休職を防ぐ可能性が高まる
事後対策として法律で義務づけられている「医師による面接指導」ですが、その実施率の低さが課題だという企業や、制度開始当初と比べて実施率が下がってきているという企業も多いのではないでしょうか。
厚生労働省が2017年に発表した2016年度の実施状況によると、ストレスチェックを受検した労働者のうち、医師による面接指導を受けた者は0.6%と、低い割合に留まっています。この状況をそのままにしておいていいのかというと、やはり対策が必要なことが示されています。
厚生労働省が推奨している高ストレス者を選定する基準が、労働者の長期疾病休業を予測するかどうかを検討した研究があります。その結果、高ストレスの基準に該当する者は、該当しない者と比べて、男性では6.6倍、女性では2.8倍、ストレスチェック後1年の間に1カ月以上の疾病休業をすることが示されました。
高ストレス者に早い段階で対応することで、休職を防ぐ可能性が高まるのです。では、なぜ医師による面接指導の実施率が低いままなのでしょうか。
全国の労働者を対象に医師による面接指導を受けなかった理由を調査した結果、「必要性を感じなかった」「どのように役立つのかがわからなかった」という理由が多く挙げられていました。この声をヒントに、医師による面接指導を活かす工夫を考えてみましょう。
「面接指導に申し込んだらどうなるのか」がわかる工夫が必要
申し込んだあとにどうなるかがわからないのに申し込む人はいないので、まずは、面接指導に申し込んだらどんな流れで進んでいくのかを労働者に理解してもらう必要があります。
従業員に向けて、上記で示した基本概要のような説明をしても、イメージが湧きづらいと思われるので、架空の事例を使いながら、面接指導と事後措置の流れを紹介するとよいでしょう。
一口に高ストレス者といっても、(1)の基準にだけ該当した人なのか、(2)の基準にだけ該当した人なのか、(1)と(2)の両方の基準に該当した人なのかによって、医師から出てくる意見や事後措置も異なります。
3種類の事例を紹介できるとよいのですが、難しい場合は、まず(1)と(2)の両方の基準に該当した事例を取り上げ、労働者本人と職場環境それぞれに、どのような医師の意見が出て、事後対策が行われたかを紹介します。
ストレスチェックの目的はメンタルヘルス不調の未然防止なので、労働者本人が高ストレス状態からどのように脱したかだけでなく、所属する部署の職場環境がどのように改善したかという結果にも触れることがおすすめです。
また、面接指導に申し込んだら、どのようなメリットがあるかを具体的に示すこともよいでしょう。たとえば、自分の健康状態について専門家に詳しくみてもらえること、医師から助言がもらえてセルフケアにつなげられること、自分だけでは解決が難しい職場環境面を改善する機会が得られることなどを挙げていきます。
加えて、基本的なことではありますが、不利益な取り扱いがないことの周知徹底も重要です。申し出ることで、何かよくない結果につながるのではないか、という不安があると、申出にはつながりません。
特に、医師による面接指導結果を理由として、解雇、雇止め、退職勧奨、不当な動機・目的による配置転換・職位変更等を行うことは法的に禁止されており、そういったことが起こることがない旨を繰り返し周知することが大事です。
「受けてよかった」「実施してよかった」と思える面接指導を実現できているか
ストレスチェック制度そのものもそうですが、実施することが会社・労働者の双方によい結果になるように、「受けてよかった」「実施してよかった」と思える面接指導にすることも大事です。
そうでなければ、せっかくの制度が形骸化してしまい、法律で年に1回の実施が義務づけられている制度なのに活用しきれないというもったいない状況になってしまいます。
連載の第2回でもお伝えしましたが、医師による面接指導の進め方も、法律で定められた点を守り、健康情報の取り扱いと不利益な取り扱いの防止にさえ留意すれば、自社の状況に合わせた方法にカスタマイズできます。
医師による面接指導を受ける労働者にとっては、自分の不調を相談することができ、セルフケアに工夫を加えることで、メンタルヘルス疾患にならずに元気に働けるようになった、という体験を目指していくとよいですし、会社にとっては、医師による面接指導をきっかけに、その労働者が所属する部署や組織の職場環境改善につながり、新たなメンタルヘルス不調者を出さずに済んだ、という手ごたえを得られる運用を目指していくとよいでしょう。
それぞれの企業で医師による面接指導を進めるためのマニュアルを作成して運用をしているかと思いますが、次の二点で現在のマニュアルを振り返ってみていただければと思います。
1. 治療が必要な労働者を見落とさずに、医療機関の受診など適切な対応へつなげられるか
ストレスチェック制度の目的は一次予防(メンタルヘルス不調の未然防止)ですが、医師による面接指導には、二次予防(不調者の早期発見・対応)の役割も含まれています。治療が必要な労働者を早期に発見し、適切な対応へつなげられるかは、安全配慮義務の観点からも重要です。通常の手順に加えて、うつ病のスクリーニングの項目などを面接指導に組み込むこともできます。
2. 申し出る労働者の『健康』に関わる人たちが事後対策を進めるうえで連携しやすいマニュアルになっているか
医師による面接指導を実施することはゴールではなく、対策の始まりに過ぎません。事後措置がうまく機能して、労働者・組織双方によい変化がもたらされることを目指すためには、申し出る労働者の『健康』に関わる関係者が連携しやすいマニュアルであることが大事です。
関係者として考えられるのは、産業医、医師による面接指導を実施する医師(産業医が実施することが望ましい)、産業看護職・保健職、人事労務担当者、上司、主治医(いる場合)、心理士や精神保健福祉士などの専門職です。
面接指導の実施後には、関係者で事後措置の方針やそれぞれの役割を確認できる場があると、対応に齟齬が生じることなく、連携して事後措置を進められます。
医師による面接指導以外の相談窓口や機会の活用
工夫して周知したり、面接指導そのものを「やってよかった」と思えるものにする工夫をしたりしても、なかなか医師による面接指導につなげられない、という場合もあると思います。
手続き上の難しさとして、医師による面接指導に申し出る場合には、自分のストレスチェック結果を事業者に知らせることに同意する旨の同意書を出す必要があります。健康情報の管理の観点から考えると大事な手続きですが、面接指導に申し出るひとつのハードルでもあります。
ここは少し考え方を変えて、医師による面接指導でなくとも、少しでも多くの高ストレス者が社内外の相談窓口につながることを目指す、という視点も必要です。
(1)補足的面談の活用
厚生労働省のマニュアルの中で、ストレスチェックの一環として、メンタルヘルスに関する一定の知見をもつ専門職が補足的な面談を実施することも示されています。
最終的には面談結果を踏まえて、実施者が医師による面接指導の要否を判断する必要がありますが、高ストレス者の人数やマンパワーによっては、高ストレス者全員に補足的面談を勧めることもできます。
(2)通常の産業医面談、看護師・保健師との面談、社内外の相談窓口の紹介
高ストレス者に対して、通常の産業医面談や、看護師・保健師との面談、社内外の相談窓口を紹介する方法もあります。
同意書を書かずとも申し込むことができて、守秘義務のある場なので、こういった場であれば相談したい、という労働者もいます。この場合は、医師による面接指導との違いを分かりやすく周知することが大事です
(3)健康診断時の医師面接や保健指導の中で様子を聞くなど別の機会の活用
健康診断時の医師面接や保健指導の中で、高ストレスの基準に該当していた者に「高ストレスの基準に該当していたため心配しているが、様子はどうか」と話を聞くという方法もあります。
高ストレス者に該当していることを他の労働者に知られることなくアプローチできる貴重な機会です。話を聞いた結果、必要に応じて、医師による面接指導や産業医面談につなげていくこともできます。
今回は、医師による面接指導に注目して話をしてきましたが、ストレスチェック制度は、単体で考えるよりも、組織の健康管理施策の中に組み込んで、他の施策と連動させるという視点をもつことで、活用の可能性が広がる制度です。
制度が施行されてから5年を過ぎた今だからこそ、自社に合ったより意味のある制度へとバージョンアップするチャンスととらえ、関係者で振り返りをしてみましょう。
【参考】- Tsutsumi et al. 2018. A Japanese Stress Check Program screening tool predicts employee long-term sickness absence: a prospective study. Journal of Occupational Health. 60: 55-63.
- 平成27-29年度厚生労働科学研究費補助金(労働安全衛生総合研究事業)「ストレスチェック制度による労働者のメンタルヘルス不調の予防と職場環境改善効果に関する研究(H27-労働-一般-004)(主任研究者 川上憲人)報告書.

- 関屋 裕希
東京大学大学院医学系研究科 精神保健学分野 客員研究員
せきや・ゆき/臨床心理士。公認心理師。博士(心理学)。東京大学大学院医学系研究科 精神保健学分野 客員研究員。専門は職場のメンタルヘルス。業種や企業規模を問わず、メンタルヘルス対策・制度の設計、組織開発・組織活性化ワークショップ、経営層、管理職、従業員、それぞれの層に向けたメンタルヘルスに関する講演を行う。近年は、心理学の知見を活かして理念浸透や組織変革のためのインナー・コミュニケーションデザインや制度設計にも携わる。著書に『感情の問題地図』(技術評論社)など。
ホームページ:https://www.sekiyayuki.com





